
この記事の著者・監修者
院長:戸梶 仁聡(とかじ ひろあき)
歯科医師になって30数年間、自分の理想とする【患者さんのための歯医者】を求め続けてここまでやってきました。
資格・所属学会
- 日本矯正歯科学会認定医
- 歯学博士
- 上智大学カウンセリング研究所認定カウンセラー
- NCC認定カウンセラー
- 日本矯正歯科学会
- 日本歯周病学会
- アメリカ歯周病学会

私の医院には、根管治療で痛みが取れずに困って来院される患者さんが多くいらっしゃいます。
顎顔面領域に出現する痛みの原因は多岐にわたり、必ずしも痛みの部位と原因部位が一致しなかったり、痛みが長期に及ぶと、原因歯以外の部分も痛く感じられることなどから、原因の特定が難しいものです。そのため、必要のない歯を治療してしまったり、抜歯してしまう診断ミスが起こりやすいのです。
左下奥歯がしみて、噛むと神経にずきんと来て痛い。上の歯も痛む。
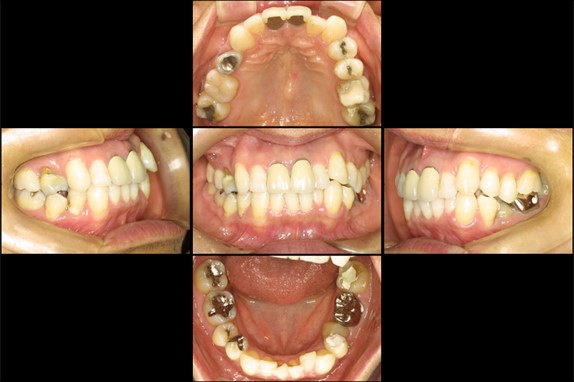
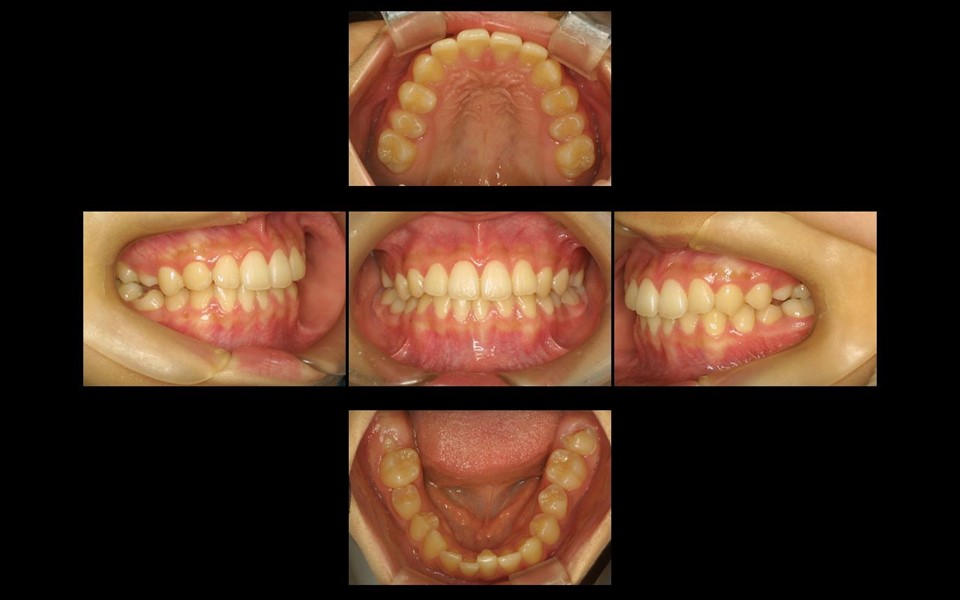
初診時の口腔内写真
左下7番は詰め物が除去、4番は神経が除去されて仮封してあります。
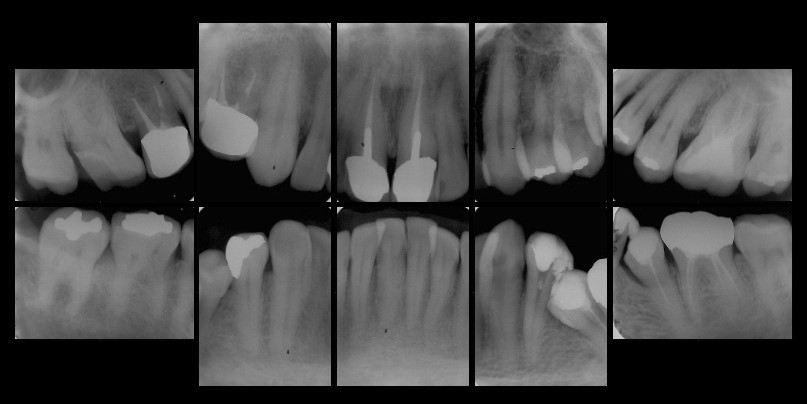
初診時のレントゲン写真
左上6,左下4,5,6は根管治療がされています。
1
ほとんどの場合は歯に原因があります。
・歯原性疼痛(90%)
・関連痛
├ 筋肉に原因があるもの(7%)
└顎関節に原因があるもの(2%)
・神経因性の痛み(1%未満)(三叉神経、舌咽神経痛、帯状疱疹後神経痛、非定型性歯痛)
・心因性疼痛(1%未満)
歯原性疼痛が圧倒的に多く、9割をしめています。関連痛は9%で、実に99%は歯科の領域の問題です。残りのわずか1%が神経因性、心因性の痛みです。
2
虫歯や歯ぐきの異常の有無、歯の変色などをみます。
歯の動揺や歯肉部分の圧痛などをみます。
歯をたたいたときの違和感の有無をみます。
冷たい氷や熱い粘土様のものを歯に押し当てて、反応をみます。
微弱な電気を歯に流して神経が生きているか否かを調べます。
根の状態、周囲の骨の状態を調べます。
歯周ポケットの状態を調べ、歯周病、歯根破折との関連をみます。
肉眼ではわかりにくい歯のクラック(ひび)や見落とされている根管を探します。
3
4
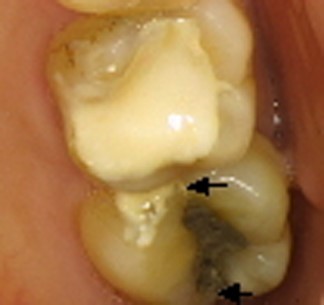
これまでの病状の経過と検査結果から判断して、痛みは歯原性であると判断されました。右下4番の抜髄後に痛みが悪化していること、4番の温度診、打診による痛みがひどいことなどから、原因歯は他にもある可能性があるものの、4番に浸潤麻酔をしたところ、痛みが和らいだため、根管治療を行いました。その結果、マイクロスコープにて治療されていない根管を発見しました。2根管なのに1根管しか抜髄されていなかったため、残髄炎による痛みであることが判明しました。
しかしながら、左下奥歯の痛みは消失しませんでした。歯髄炎が進行すると、原因歯の対合歯も痛くなることから、右上の7番をマイクロスコープにて精査したところ、近遠心にクラックライン(矢印)を発見しました。中央部に充填されているアマルガムを除去したところ、歯髄まで及ぶ歯冠部破折を認めたため、抜髄を行いました。これにより痛みは消失しました。(かみしめが歯を壊す参照)
今回の痛みの初発の原因歯は左上7番歯冠部破折による歯髄炎であったと考えられます。患者はくいしばりがあり、7番のアマルガムがくさびとなって破折したものと思われます。左上6のアンレー(金属の詰め物)が外れたのもくいしばりによるもので、その分7番に力が集中したために破折を来した可能性もあります。
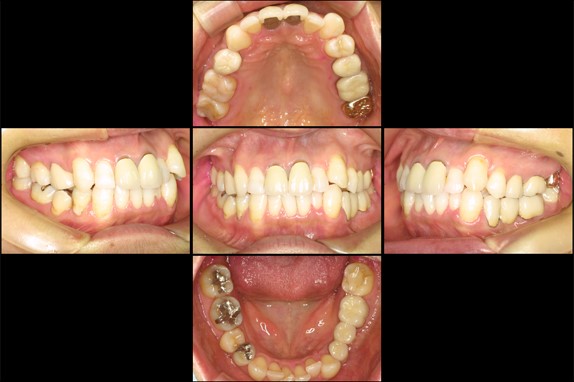
治療後の口腔内写真
清掃性の問題から左下5番は抜歯し、456のブリッジが装着されています。
現在はスプリントにて夜間のくいしばりを防止しています。
歯内歯とは、歯冠部の象牙質の一部が表層のエナメル質とともに歯髄腔内に深く陥入した形態異常歯のことで、英語で”dens in dente”といわれる。発生学的に、内エナメル上皮の一部が歯乳頭内に深く侵入・増殖したことにより生じたものと考えられ、歯髄腔内に歯質の陥入が見られ、この構造は外側に象牙質、内側にエナメル質と、本来の組織構造とは逆になっている。 出現部位は上顎側切歯に多いが、どの歯種にも認められる。出現率は報告者や歯種によりまちまちではあるが、0.04~10%と報告されている。
歯内歯は歯髄腔内への歯質の陥入であり、発育中の陥入歯質は外側歯質と逆の方向から血液の供給を受けているが、歯の萌出とともに血液の 供給がなくなり、壊死する。また、外側の本来の歯の歯髄も陥入歯質により圧迫されて狭小化するために、循環障害や歯髄壊死を起こしやすい。歯内歯の陥入部感染は一般的に無症状に進行し、X線検査で根尖性歯周炎像が偶然発見されることもあり、なおかつ患歯が生活反応を示す場合もあるので、診断の際に混乱をきたしやすい。
患者は14歳女性。歯科医院の検診時に偶然根尖病変が発見され、大学病院に紹介されたが、生活反応があったため、経過観察をしてきた。最近になって病巣が拡大してきたため、外科処置を行う前処置として、根管治療を依頼されて来院した。
初診時の口腔内写真
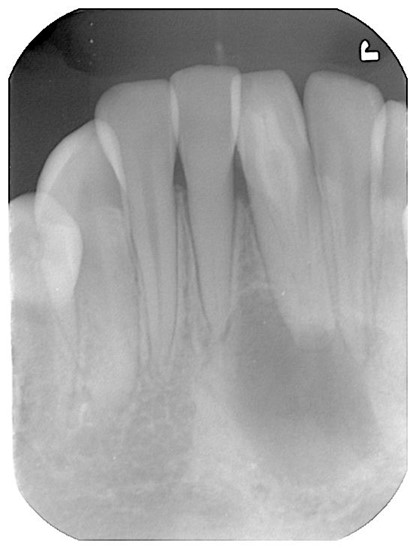
レントゲンにて歯内歯を認める。根尖は未完成状態で歯内歯の位置や歯髄の形態などを確認するためCTを撮影することにしました。
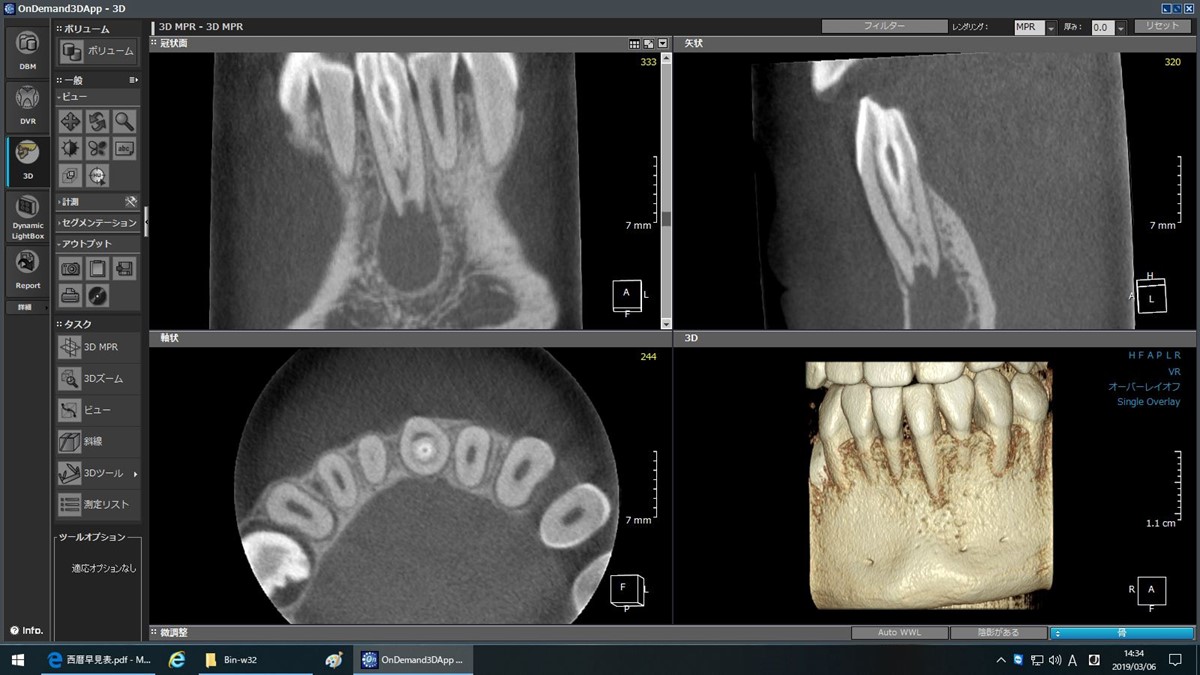
CT所見:歯冠部から歯根中央部にかけて歯内歯が認められ、水平断面では同心円状に中央から壊死組織、歯内歯エナメル質、歯内歯象牙質、歯髄組織と構成されていることがわかりました。
根尖付近に一層象牙質が残っていたため、そこまでを無菌的に清掃を行った後、MTAにて根尖部を閉鎖、上部をガッタパーチャにて充填処置を行いました。
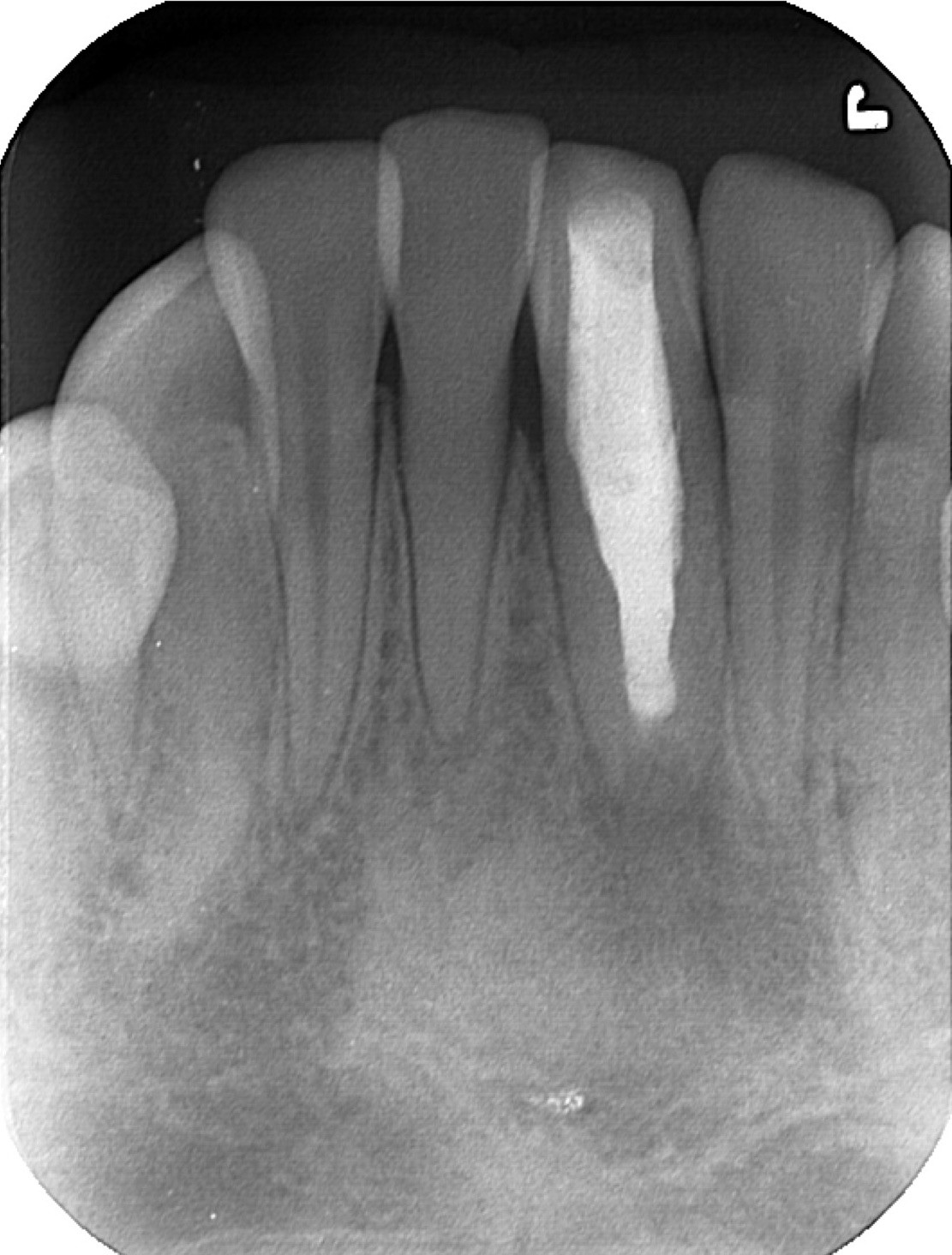
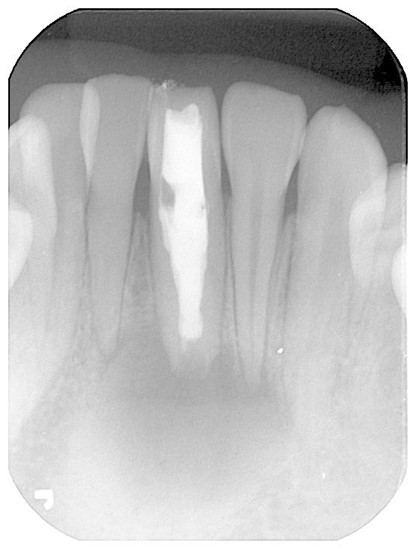
治療後6ヶ月のレントゲン写真。病巣部に骨が再生しており、外科手術は回避されることになった。

歯科医師になって30数年間、自分の理想とする【患者さんのための歯医者】を求め続けてここまでやってきました。









©とかじ歯科 All Rights Reserved.